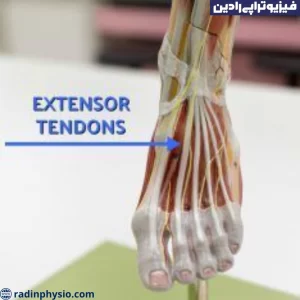
شکستگی ساق پا چیست؟ فیزیوتراپی شکستگی ساق پا
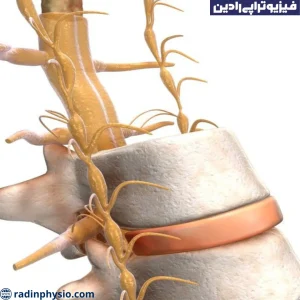
شکستگی ساق پا چیست و فیزیوتراپی شکستگی ساق پا چگونه صورت می گیرد؟ شکستگی ساق پا میتواند به نوعی از شکستگی استخوان در ساق پا اطلاق شود. این شکستگیها ممکن است در بخشهای مختلف ساق پا اتفاق بیفتد، از جمله استخوان ساق بالا (فیبولا) و استخوان ساق پایین (تیبیا).
انواع شکستگی ساق پا را بررسی خواهیم کرد
شکستگی مچ پا (شکستگی مالئولار)
در این نوع شکستگی، قسمتی از استخوان مچ پا، که شامل مالئولوس است، میشکند. این شکستگی میتواند در مالئولوس داخلی (مچ پا) یا مالئولوس خارجی رخ دهد.
درباره فیزیوتراپی مچ پا بخوانید.
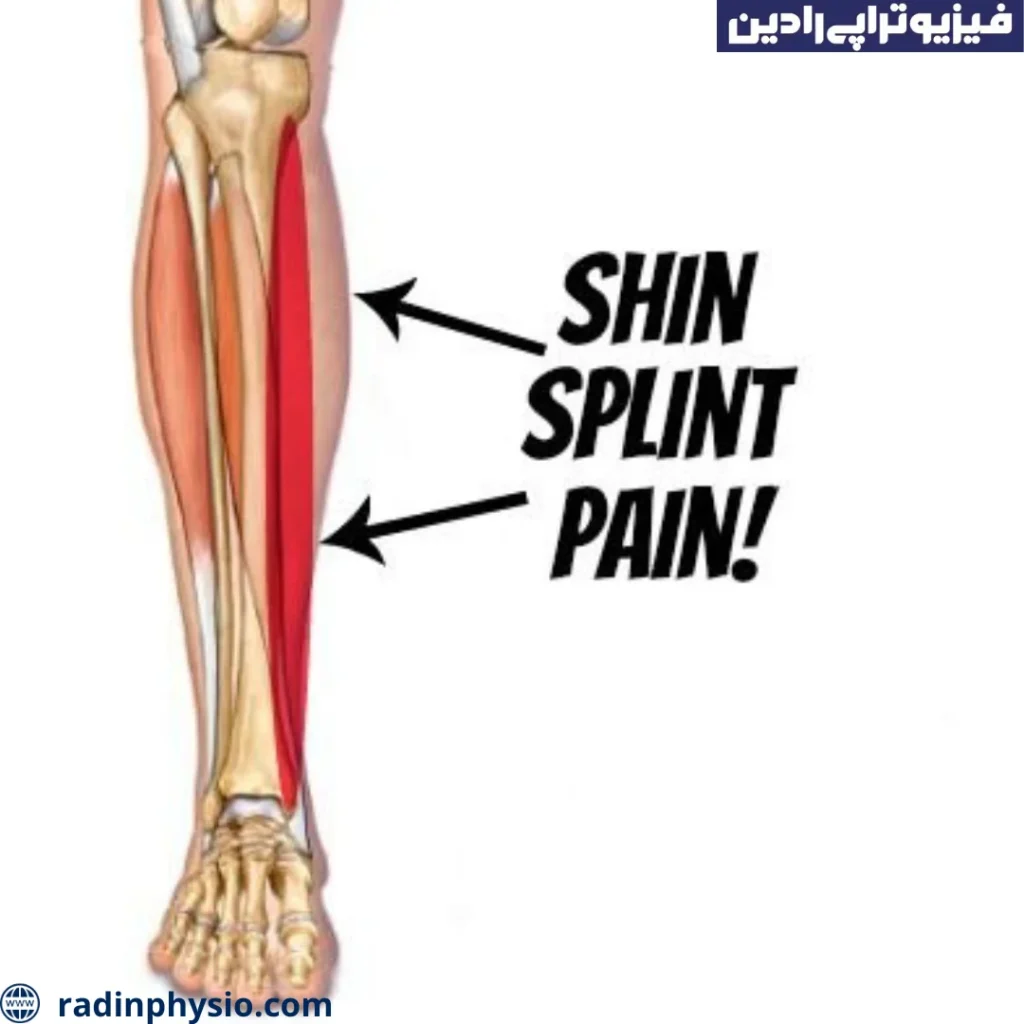
شکستگی شافت تیبیا
شافت تیبیا بخشی از استخوان ساق پایین است. شکستگی شافت تیبیا ممکن است در قسمت بالایی، وسط یا پایینی این استخوان رخ دهد.
شکستگی شافت فیبولا
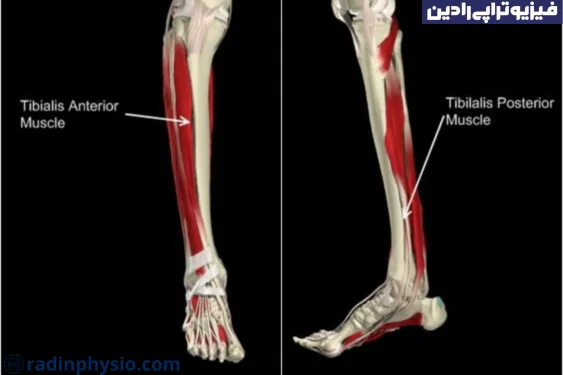
شافت فیبولا نیز یک بخش از استخوان ساق پایین است. شکستگی شافت فیبولا ممکن است در قسمت بالایی یا پایینی این استخوان اتفاق بیفتد.
شکستگی پیچ خورده (شکستگی اسپیرال)
در این نوع شکستگی، خط شکست همراه با استخوان به شکل یک پیچ تنیده شده است.
شکستگی کمربندی (شکستگی کمربندی کامل یا ناقص)
در این نوع شکستگی، استخوان به شکل یک حلقه یا کمربند شکسته شده است. این نوع شکستگی ممکن است در استخوان ساق بالا یا پایین رخ دهد.
توجه داشته باشید که این توصیفات تنها برخی از انواع شکستگیهای ساق پا هستند و هر شکستگی ممکن است در شدت و مکان دقیق خود تمایزی داشته باشد. برای تشخیص و درمان دقیق، توصیه میشود با پزشک متخصص ارتوپدی مشورت کنید.
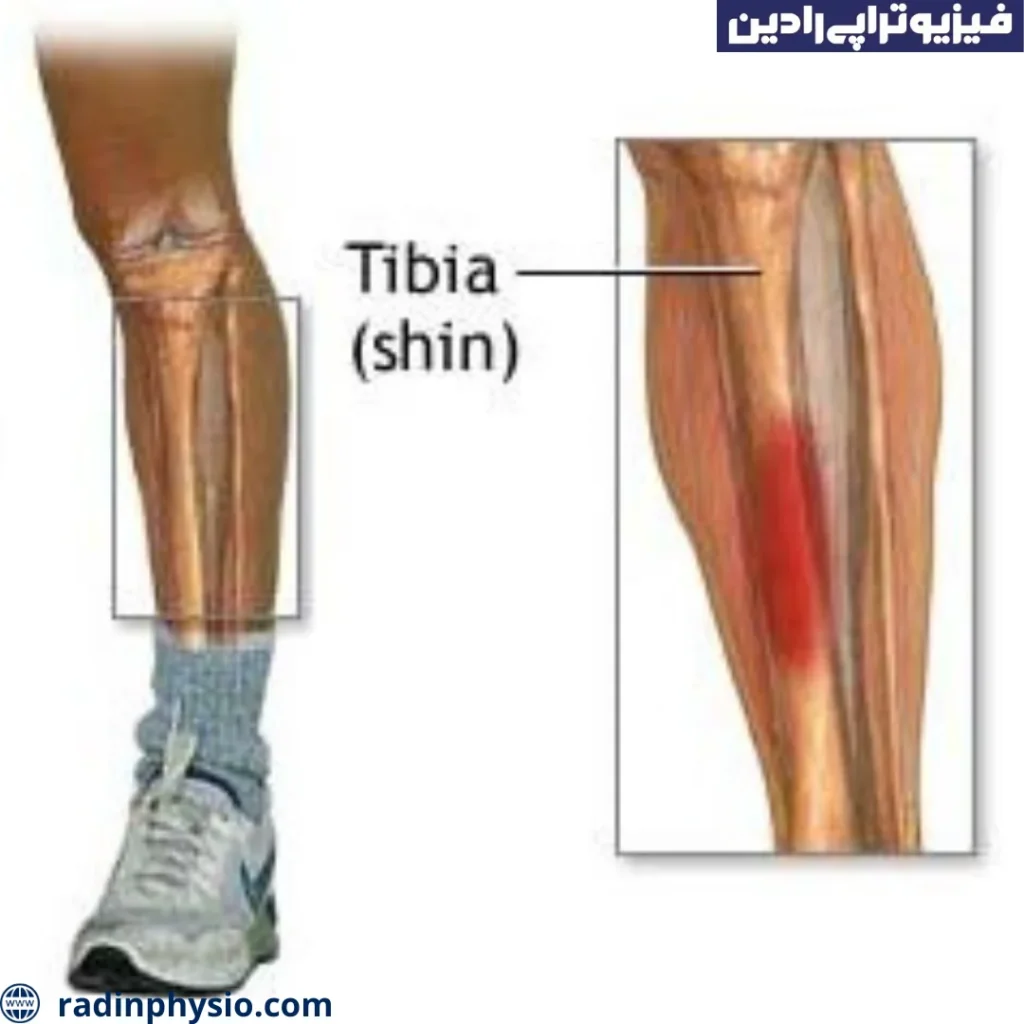
شکستگی استخوان درشت نی
شکستگی استخوان درشت نی با نام علمی Fracture به شکستگی یکی از استخوانهای بزرگتر و قوی بدن اطلاق میشود. استخوانهای درشت نی از جمله استخوانهای کمر، فمور (استخوان ران) و همچنین استخوانهای ساق (شامل تیبیا و فیبولا) میباشند. شکستگی در استخوانهای درشت نی میتواند به علت ضربه شدید، فشار زیاد، خم شدن غیرطبیعی استخوان یا بارگذاری ناصحیح روی استخوان به وجود آید.
درمان شکستگی استخوان درشت نی ممکن است شامل مراقبه در استراحت استخوان شکسته، استفاده از دستگاههای تثبیتی مانند گچ یا بانداژ، و در برخی موارد جراحی جهت تثبیت استخوان شکسته با استفاده از سنگها، پینها، پلاکها یا مهرهها میباشد.
مهم است برای تشخیص و درمان دقیق شکستگی استخوان درشت نی، به پزشک متخصص ارتوپدی مراجعه کرده و با او مشورت نمایید. پزشک با بررسی و ارزیابی مناسب میتواند تشخیص نهایی داده و برنامه درمانی مناسب را تعیین کند.
درباره سندروم پای کوتاه بخوانید.
شگستگی استخوان نازک نی
شکستگی استخوان نازک نی با نام علمی Stress fracture یک نوع شکستگی است که ناشی از فشار مکرر و مداوم بر روی استخوان است. در این نوع شکستگی، استخوان تحت فشار و بار تکراری قرار میگیرد که به تدریج باعث شکستن استخوان میشود.
شکستگی استخوان نازک نی معمولاً در مناطقی از بدن که به طور مداوم بارگذاری میشوند، مانند پا، ساق، شکم، تیبیا (استخوان ساق)، مچ پا و استخوانهای پشتی دست رخ میدهد. این شکستگی معمولاً به دلیل افزایش فعالیت ورزشی یا فشار زیاد در طول زمان رخ میدهد.
علائم شکستگی استخوان نازک نی شامل درد مرتبط با فعالیت، درد در نقاط خاصی از استخوان، تورم و حساسیت در منطقه مورد نظر میباشد.
برای تشخیص شکستگی استخوان نازک نی و تعیین درمان مناسب، معمولاً نیاز به مشاوره پزشک متخصص ارتوپدی یا جراح است. درمان ممکن است شامل استراحت و کاهش فعالیت، استفاده از بانداژ یا دستگاههای تثبیتی، فیزیوتراپی، مصرف ضدالتهاب و در برخی موارد خاص، جراحی باشد.
مهم است که در صورت احساس درد و شکستگی مشکوک در استخوان نازک نی، به پزشک مراجعه کنید تا تشخیص نهایی را داده و برنامه درمانی مناسب را تعیین کند.
درباره فیزیوتراپی شکستگی کف پا بخوانید.
شکستگی دوبل
شکستگی دوبل با نام علمی Comminuted fractureیک نوع شکستگی استخوان است که در آن استخوان به چندین قطعه شکسته میشود. در این نوع شکستگی، استخوان به دلیل ضربه شدید یا فشار قوی به قطعات کوچکتر شکسته میشود و در نتیجه بیش از دو قطعه استخوانی تشکیل میشود.
شکستگی دوبل میتواند در هر قسمتی از بدن رخ دهد، از جمله استخوانهای درشت نی مانند استخوان ران (فمور)، استخوان شکمی (پلاتو تیبیال)، استخوان شکمی مچ پا (کالکانئوس)، استخوان ترقوه (اسکافوئید) و استخوانهای دست و پا.
شکستگی دوبل معمولاً به علت ضربه شدید، تصادفات خطرناک، فروپاشی و یا بار قوی به استخوان رخ میدهد. این نوع شکستگی میتواند با تورم شدید، درد شدید، نیروی کمتر در محل شکستگی و حرکت ناطبیعی در قسمت مجروح همراه باشد.
درمان شکستگی دوبل معمولاً نیازمند جراحی است. هدف از جراحی درمانی استخوان شکسته، بازسازی و تثبیت قطعات شکسته و بازگشت به ساختار و عملکرد طبیعی استخوان است. پس از جراحی، فرآیند بهبودی و تقویت استخوان ممکن است نیازمند فیزیوتراپی و تمرینات توانبخشی باشد.
مهم است که در صورت شکستگی مشکوک یا شکستگی دوبل، به پزشک متخصص ارتوپدی مراجعه کنید تا تشخیص نهایی را قرار داده و برنامه درمانی مناسب را تعیین کند.

علائم شکستگی ساق پا
شکستگی ساق پا (شامل استخوانهای تیبیا و فیبولا) ممکن است با علائم زیر همراه باشد:
- درد شدید: درد قوی در منطقه ساق پا ممکن است در هنگام وقوع شکستگی یا پس از آن احساس شود. درد ممکن است persistent باشد و با حرکت و فشار بیشتر تشدید شود.
- تورم و قرمزی: منطقه ساق پا ممکن است تورم کند و پوست آن قرمز و گرم شود. این علائم نشان دهنده واکنش التهابی در منطقه شکستگی است.
- احساس ناتوانی: شکستگی ساق پا ممکن است منجر به کاهش توانایی حرکتی در پا و احساس ناتوانی در راه رفتن شود. افراد ممکن است نتوانند وزن خود را بر روی پا تحمل کنند یا در حیت حرکت از پشتیبان استفاده کنند.
- شکل غیرطبیعی: در برخی موارد شکستگی ساق پا میتواند منجر به تغییر در شکل و چگالی استخوان شکسته شود. این ممکن است باعث بروز شکل غیرطبیعی در ساق پا شود.
در هر صورت، برای تشخیص نهایی و درمان شکستگی ساق پا، توصیه میشود به پزشک متخصص ارتوپدی مراجعه کنید. پزشک با استفاده از روشهای تصویربرداری مانند اشعه ایکس و سایر آزمایشها، میتواند شکستگی را تشخیص دهد و برنامه درمانی مناسب را تعیین کند.
دلایل شکستگی ساق پا
شکستگی ساق پا میتواند به دلایل مختلفی رخ دهد. بهطورکلی، علل شکستگی ساق پا عبارتند از:
- ضربه مستقیم: ضربه مستقیم و شدید به منطقه ساق پا، مانند تصادفات رانندگی، سقوط از ارتفاع، ورزشهای تماسی یا ضربه شدید در حین فعالیتهای ورزشی، میتواند منجر به شکستگی ساق پا شود.
- تصادفات ورزشی: در برخی ورزشها، مانند فوتبال، بسکتبال، هاکی، اسکیت و سنگ نوردی، درمعرض خطر شکستگی ساق پا قرار میگیرید. حرکات مکرر، سقوط ، تماس با سطوح سفت و سخت و تغییرات سریع در حرکتها میتوانند عوامل مؤثری در ایجاد شکستگی ساق پا باشند.
- فشار و تنش مکرر: فعالیتهایی که نیازمند تکرار فشار و تنش بر استخوان ساق هستند، میتوانند به طور تدریجی باعث شکستگی ساق پا شوند. این شامل ورزشهایی میشود که نیاز به پویایی و قدرت پا دارند، بهطورمثال دویدن، پرش، پیادهروی طولانی مدت و رقص.
- ضعف استخوانی: استخوانهای ضعیف و نازکتر نسبت به استانداردهای طبیعی میتوانند بیشتر در معرض خطر شکستگی قرار گیرند. این ممکن است به دلیل بیماریهای استخوانی مانند اوستئوپروز (کاهش چگالی استخوان)، سن بالا، کمبود ویتامینها و مواد معدنی مهم (مانند ویتامین د و کلسیم) و بیماریهای مزمن باشد.
- استفاده زیاد: استفاده بیش از حد و تکراری از استخوانها میتواند به شکستگی ساق پا منجر شود. این ممکن است در ورزشکاران و افرادی که به طور مداوم تمرینات سنگینی را انجام میدهند، رخ دهد.
توصیه میشود که در صورت تجربه هرگونه علائم شکستگی ساق پا، به پزشک مراجعه کنید تا تشخیص نهایی داده و درمان مناسب را تعیین کند.
تشخیص شکستگی ساق پا
تشخیص شکستگی ساق پا معمولاً توسط پزشک متخصص ارتوپدی با استفاده از مجموعهای از ابزارها و روشها انجام میشود. روشها و ابزارهایی که ممکن است برای تشخیص شکستگی ساق پا استفاده شوند عبارتند از:
تاریخچه بیماری و بررسی علائم
پزشک شما در ابتدا از شما سوالاتی درباره تاریخچه بیماری، علائم شما و شرح درد و تروما می پرسد. این اطلاعات میتوانند به پزشک کمک کنند تا تشخیص دقیقتری برای شکستگی ساق پا قرار دهد.
بررسی جسمی
پزشک شما ساق پا را بررسی میکند و به دنبال هرگونه تورم، قرمزی، تغییرات شکل، درد و حساسیت در ناحیه مورد نظر میگردد. او همچنین به سایر قسمتهای استخوانی و مفصلی مرتبط نیز توجه میکند.
رادیولوژی
رادیولوژی به عنوان یک ابزار تشخیصی مهم در تشخیص شکستگی ساق پا استفاده میشود. معمولاً اشعه ایکس از ساق پا در جهتهای مختلف گرفته میشود تا استخوانها و بخشهای شکسته را نشان دهد. در برخی موارد ممکن است از سایر روشهای تصویربرداری مانند CT (توموگرافی کامپیوتری) و MRI (تصویربرداری تشدید مغناطیسی) نیز استفاده شود.
آزمایشگاهی
در برخی موارد، پزشک ممکن است نمونههای خون و ادرار را جهت بررسی علائم التهابی، عفونت یا مشکلات دیگر در بدن درخواست کند.
همچنین، پزشک ممکن است برای بررسی دقیقتر و مشخص کردن نوع و شدت شکستگی، از مطالعه تصویری مثل رادیوگرافی، CT اسکن و MRI استفاده کند. این تصاویر به پزشک کمک میکنند تا نوع شکستگی را تشخیص داده و برنامه درمانی مناسب را تعیین کند.
عوارض شکستگی ساق پا
شکستگی ساق پا ممکن است همراه با عوارض و مشکلات متعددی همراه باشد. برخی از عوارض شایع شکستگی ساق پا عبارتند از:
- درد شدید: شکستگی ساق پا معمولاً با درد شدید و حاد همراه است. این درد ممکن است به طور مداوم و شدید باشد و در شرایطی مانند حرکت، فشار یا بارگذاری بیشتر افزایش یابد.
- تورم و قرمزی: پس از شکستگی ساق پا، ناحیه مجروح ممکن است تورم و قرمزی نمایان شود. این تورم ناشی از واکنش التهابی بدن به آسیب است و منجر به تورم و آبرسانی بیشتر به ناحیه مجروح میشود.
- تغییرات شکلی: شکستگی ساق پا ممکن است باعث تغییر شکل و قابل مشاهده در منطقه مجروح شود. ممکن است استخوان شکسته به صورت خروجی (بزرگتر) یا ورودی (کوچکتر) باشد. همچنین، در صورت وجود شکستگی باز، استخوانها ممکن است از پوست بیرون آمده و ظاهری نامناسب داشته باشند.
- محدودیت حرکت: شکستگی ساق پا میتواند منجر به محدودیت حرکت در ناحیه آسیب دیده شود. درد، تورم و تغییرات شکلی ممکن است باعث محدودیت در توانایی حرکتی ساق پا و مفصل آن شود.
- عفونت: در صورتی که شکستگی همراه با شکاف باشد و پوست به داخل شکستگی نفوذ کند، خطر عفونت افزایش مییابد. علائم عفونت شامل درد شدید، تورم، قرمزی، ترشح و تب میباشد.
- مشکلات در گردش خون: شکستگی ساق پا ممکن است منجر به مشکلات در گردش خون شود، به ویژه در صورتی که شکستگی با آسیب به عروق خونی همراه باشد. این مشکل میتواند باعث عدم تغذیه کافی استخوان و بافتهای اطراف شود و به بهبود زمان شکستگی نیز موثر باشد.
توصیه میشود در صورت تجربه هرگونه شکستگی ساق پا، به پزشک متخصص مراجعه کنید تا تشخیص دقیق دهد و درمان مناسب را تعیین کند.
سندروم کمپارتمان
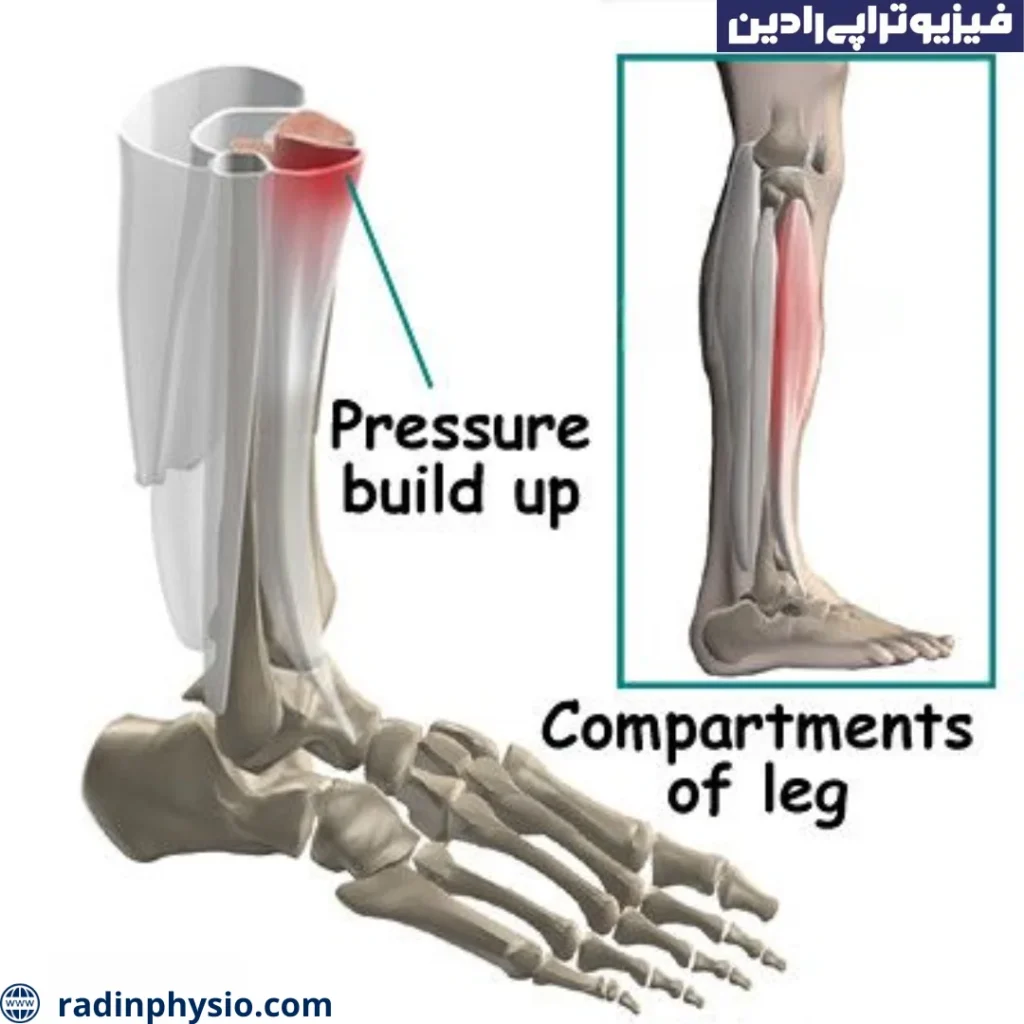
سندروم کمپارتمان (Compartment Syndrome) یک حالت اورژانسی است که ناشی از افزایش فشار درون یک فضای بسته به نام “کمپارتمان” (Compartment) در بدن است. هر قسمتی از بدن که بافتهای عضلانی، اعصاب و عروق را در خود جای دهد، میتواند یک کمپارتمان باشد. سندروم کمپارتمان معمولاً در ساق پا، پشت ساعد، زیر بغل، ران و مچ دست رخ میدهد.
در شرایط طبیعی، کمپارتمانها دارای فضایی مناسب برای جا دادن و جریان خون به بافتهای داخلی هستند. اما در برخی موارد، افزایش فشار درون کمپارتمان میتواند باعث محدودیت جریان خون و گردش اعصاب درون آن شود که ممکن است به آسیب و نقص عملکرد بافتها منجر شود. این افزایش فشار میتواند ناشی از موارد مختلفی مانند ترمیم عضلانی شدید، شکستگی استخوانی، ترمیم عضلانی ناصحیح، خونریزی داخلی و یا فشار خارجی بر روی کمپارتمان باشد.
علائم و نشانههای سندروم کمپارتمان شامل موارد زیر میشوند:
- درد شدید و ناگهانی که از طرفی به طرف دیگر کمپارتمان یا اندام انتقال مییابد.
- تورم و ورم در ناحیه کمپارتمان.
- حساسیت یا درد زمان لمس یا فشار دادن ناحیه مجروح.
- ضعف عضلانی یا کاهش توانایی حرکت در ناحیه متأثر.
- تغییر رنگ پوست ناحیه مجروح، مانند کبودی یا قرمزی.
در صورت بروز هر کدام از علائم باید به سرعت به پزشک متخصص مراجعه کرده و تشخیص و درمان مناسب را دریافت کنید. در صورت عدم درمان سریع، سندروم کمپارتمان میتواند منجر به آسیب دائمی به عضلات، اعصاب و عروق در ناحیه مجروح شود.
مراحل درمان شکستگی ساق پا
مراحل درمان شکستگی ساق پا ممکن است بسته به شدت و نوع شکستگی متفاوت باشد. اما در کل، درمان شکستگی ساق پا میتواند شامل مراحل زیر باشد:
ارزیابی و تشخیص
در این مرحله، پزشک متخصص (معمولاً جراح ارتوپدی) با بررسی علائم، انجام آزمونهای تصویری مانند اشعه ایکس، توموگرافی کامپیوتری (CT scan) و ممکن است نیاز به MRI نیز باشد، شکستگی ساق پا را تشخیص میدهد و شدت و نوع آن را تعیین میکند.
تثبیت
در بسیاری از موارد، شکستگی ساق پا نیاز به تثبیت دارد تا به استخوانها کمک کند تا بیرون نیایند و بهبود پیدا کنند. تثبیت میتواند با استفاده از چوب گچ، پانسمان، پلاک و میخها (سفتکاری) یا استفاده از پیچ و مهرهها انجام شود. هدف این مرحله، حفظ استحکام استخوان شکسته و ایجاد شرایطی برای بهبود آن است.
مراقبتهای پس ازعمل
پس از تثبیت شکستگی، نیاز است که به محل شکستگی و منطقه اطراف آن مراقبت کامل شود. این شامل تغییرات و پانسمان منظم، کنترل درد، مصرف داروهای ضد التهاب و ضد درد، و کمپرس یخ بر روی ناحیه مجروح میشود.
فیزیوتراپی و توانبخشی
پس از مرحله اولیه بهبودی، ممکن است نیاز به فیزیوتراپی و توانبخشی داشته باشید. این شامل تمرینات تقویتی، تمرینات انعطافپذیری، ماساژ، استفاده از دستگاههای توانبخشی تحت نظارت متخصصین است. هدف از این مرحله، بازگشت کامل قدرت و حرکت به ساق پا است.
پیگیری و بازبینی
بعد از درمان اولیه، پزشک معالج شما نیاز به پیگیری و بازبینی دارد تا مطمئن شود که استخوان شکسته به درستی بهبود مییابد و هیچ عوارض یا مشکلات دیگری وجود ندارد. در این مرحله، پزشک ممکن است تصمیم بگیرد که کچ را بردارد و یا مراحل توانبخشی را تغییر دهد.
لازم به ذکر است که مراحل درمان شکستگی ساق پا به شدت و نوع شکستگی وابسته است و ممکن است در برخی موارد نیاز به مراحل درمانی دیگر نیز باشد، مانند جراحی برای تعویض قطعه استخوان شکسته، درمان عفونت یا مشکلات دیگر. بهتر است با پزشک خود در مورد درمان خاص شکستگی ساق پا خود صحبت کنید تا بتوانید راهنمایی و درمان مناسب را دریافت کنید.
اقدامات درمانی و پیشگیرانه پیش از اعزام به مرکز درمانی
قبل از اعزام به مرکز درمانی برای درمان شکستگی ساق پا، میتوانید برخی اقدامات درمانی و پیشگیرانه را انجام دهید. البته، این توصیهها ممکن است بسته به شدت و نوع شکستگی متفاوت باشد، اما در کل میتوان به موارد زیر اشاره کرد:
- استفاده از یخ: در صورتی که شکستگی همراه با تورم و ورم شدید است، میتوانید بستهای از یخ را بر روی ناحیه مجروح قرار داده و آن را به مدت 15 تا 20 دقیقه تکرار کنید. این کار ممکن است به کاهش التهاب و ورم کمک کند.
- استراحت: در صورت شکستگی ساق پا، مهم است که ناحیه مجروح را استراحت دهید. اجتناب از تحمل بار بیش از حد بر روی ساق پا و جلوگیری از حرکات و فعالیتهایی که ممکن است شکستگی را تشدید کنند، ضروری است.
- برخورد با درد: در صورتی که درد شدید دارید، میتوانید از داروهای ضد درد بدون نسخه استفاده کنید، مانند آسپرین یا پاراستامول. اما بهتر است قبل از مصرف هر گونه دارویی با یک پزشک مشورت کنید.
- پانسمان: در صورتی که شکستگی باز است و استخوانها برون آمدهاند، تلاش کنید ناحیه مجروح را پوشانده و با پانسمان مناسب ببندید تا جلوی عفونت و نفوذ میکروبها را بگیرید.
- بالا نگه داشتن ساق پا: در صورتی که شکستگی همراه با ورم شدید است، میتوانید ساق پا را در حالت بالا قرار دهید. این کار ممکن است به جلوگیری از تجمع خون و بهبود ورم کمک کند.
در صورتی که فکر میکنید ساق پا شکسته است، مهم است که تلاش نکنید برای تنظیم و ترمیم شکستگی خود اقدام کنید. این میتواند باعث تشدید آسیب و ایجاد مشکلات بیشتر شود. بهترین راه حل این است که به مرکز درمانی مراجعه کرده و توسط پزشک متخصص معالجه شوید.
در نهایت، توصیه میشود که هر گاه شما یا فرد دیگری شکستگی ساق پا قا مشاهده کردید، نزدیکترین مرکز درمانی یا خدمات اورژانس محلی را بلافاصله مراجعه کنید. پزشکان و متخصصان در مرکز درمانی میتوانند شکستگی را تشخیص داده و برنامه درمانی مناسب را برای شما تعیین کنند.
درمانهای بدون جراحی
برای درمان شکستگی ساق پا، در برخی موارد ممکن است از روشهای غیرجراحی استفاده شود. این درمانها شامل موارد زیر میشود:
جا انداختن استخوان
در برخی شکستگیهای ساده، پزشک ممکن است اقدام به جا انداختن استخوانها کند تا آنها را به وضعیت اولیه برگرداند. سپس یک آتل قرار داده میشود تا استحکام استخوان را حفظ کند.
استفاده از دستگاههای نگهدارنده
در برخی شکستگیها، استفاده از دستگاههای نگهدارنده مانند بریمهها (splint) و ساپورت (brace) میتواند به استحکام استخوان کمک کند. این دستگاهها به طور موقت استخوانها را در جای خود نگه میدارند تا شفا پیدا کنند.
استفاده از روشهای کمکی مانند ریزنشت (cast)
در برخی شکستگیها، پس از جا انداختن استخوانها، از روشهای کمکی مانند ریزنشت استفاده میشود. ریزنشت یک ورق سفت است که به شکستگی قرار داده میشود و استحکام استخوان را حفظ میکند.
تراکمسازی
در برخی موارد شکستگیها، ممکن است از روش تراکمسازی استفاده شود. این روش شامل قرار دادن فشار متناوب بر روی استخوان شکسته است تا استحکام استخوان افزایش یابد.
استفاده از پانسمانهای خاص
در بعضی شکستگیها، استفاده از پانسمانهای خاص میتواند به تثبیت استخوان کمک کند و فرایند بهبود را تسریع کند.
مهم است بدانید که تصمیم درمان نهایی و نوع درمان بستگی به نوع و شدت شکستگی، موقعیت استخوانها و تشخیص پزشک دارد. در هر صورت، مهم است که به پزشک متخصص مراجعه کنید تا برنامه درمانی مناسب برای شما تعیین شود.

درمان همراه با اصلاح شکستگی و جراحی
در برخی موارد شکستگی ساق پا، نیاز به اصلاح شکستگی و جراحی وجود دارد. این روش درمانی برای شکستگیهایی که با استفاده از روشهای غیرجراحی قابل درمان نیستند یا شکستگیهایی که وضعیت استخوانها بسیار نامناسب است، استفاده میشود. درمان همراه با اصلاح شکستگی و جراحی عموماً شامل مراحل زیر است:
- ارزیابی و تشخیص: پزشک متخصص با استفاده از اشعههای ایکس و سایر تصاویر تشخیصی، شکستگی را ارزیابی میکند و تصمیم میگیرد که آیا نیاز به اصلاح شکستگی و جراحی است یا خیر.
- بیهوشی: قبل از جراحی، بیمار به بیهوشی کامل یا موضعی درآورده میشود تا در طول جراحی درد نداشته باشد و بهترین شرایط برای انجام عمل فراهم شود.
- اصلاح شکستگی: در این مرحله، جراح اقدام به ایجاد دسترسی به استخوانهای شکسته میکند و آنها را به وضعیت صحیح ترتیب میدهد. این شامل استفاده از پیچها، پلاکها، مهرهها برای تثبیت و استحکامبخشی به استخوانها است.
- پانسمان و تثبیت: پس از اصلاح شکستگی، پانسمان مناسب بر روی ناحیه مجروح انجام میشود. در برخی موارد، از آتل ها یا نگهدارنده و ساپورتها (brace) برای تثبیت استخوانها استفاده میشود.
- بازسازی و توانبخشی: بعد از جراحی، فرآیند توانبخشی و بازسازی آغاز میشود. این شامل فیزیوتراپی و تمرینات توانبخشی است که هدف آن استرداد حرکت، قدرت و عملکرد نرمال استخوان و عضلات ساق پا است.
مدت زمان بازسازی و توانبخشی بستگی به شدت شکستگی، نوع جراحی و وضعیت بیمار دارد. پس از جراحی، باید دستورات پزشک را دقیقاً دنبال کنید و به تمامی جلسات توانبخشی حضور داشته باشید.
فیزیوتراپی شکستگی ساق پا چگونه و با چه روش هایی انجام می شود؟
فیزیوتراپی برای شکستگی ساق پا به منظور بازسازی و توانبخشی استخوان و عضلات مجروح استفاده میشود. روشها و تمریناتی که در فیزیوتراپی برای شکستگی ساق پا استفاده میشود، به شرایط خاص هر بیمار و فاز توانبخشی که در آن قرار دارد، بستگی دارد. اما در کل، فیزیوتراپی برای شکستگی ساق پا شامل مراحل زیر است:
- ارزیابی اولیه: ارزیابی اولیه توسط فیزیوتراپیست شامل ارزیابی وضعیت عمومی، قدرت و انعطاف عضلات، حرکت مفاصل، میزان درد و تورم است. این ارزیابی به منظور تعیین برنامه درمانی مناسب و تعیین اهداف توانبخشی انجام میشود.
- تمرینات انقباضی و تقویت عضلات: برنامه تمرینی شامل تمرینات انقباضی و تقویت عضلات ساق پا است. این تمرینات میتواند شامل انقباض و رها کردن عضلات، تقویت عضلات دیستال و پروکسیمال ساق، استفاده از ترمزها و مقاومتهای متغیر باشد.
- تمرینات انعطافپذیری: تمرینات انعطافپذیری به منظور افزایش محدودیت حرکتی و افزایش انعطافپذیری عضلات و مفاصل در ناحیه ساق پا انجام میشود. این تمرینات میتواند شامل استرچینگ عضلات ساق و آرنج پا، تمرینات گردشی و خمشدن پا باشد.
- تمرینات تعادل و کنترل حرکتی: برای بهبود تعادل و کنترل حرکتی، تمریناتی مانند تمرینات روی صفحه پایه، تمرینات تک پا ایستاده، تمرینات با توپ و تمرینات تعادل بر روی سطوح نرم و ناپایدار میتواند انجام شود.
- تمرینات تحرک مفاصل و بازیابی عملکرد: در فازهای بعدی توانبخشی، تمرینات تحرک مفاصل ساق پا و بازیابی عملکرد مانند راه رفتن، پله رفتن، دویدن و ورزشهای ورزشی خاص میتواند انجام شود.
پزشک و فیزیوتراپیست شما برنامه تمرینی خاصی برای شکستگی ساق پا تنظیم خواهند کرد که بستگی به شرایط شما و پیشرفت توانبخشیتان دارد. در طول فرآیند توانبخشی، ممکن است نیاز به تعدیل و تغییر در برنامه تمرینی باشد. بنابراین، مهم است که با پزشک و فیزیوتراپیست خود در تماس باشید و هرگونه سوال یا نگرانی را با آنها در میان بگذارید.
سخن پایانی
روشها و تمریناتی که در فیزیوتراپی برای شکستگی ساق پا استفاده میشود، به شرایط خاص هر بیمار و فاز توانبخشی که در آن قرار دارد، بستگی دارد. جهت فیزیوتراپی ساق پا می توانید به کلینیک فیزیوتراپی رادین واقع در اقدسیه تهران تماس حاصل فرمایید، کادر مجرب ما در خدمت گذاری به شما مراجعین عزیز حاضرند. لطفا جهت رزرو وقت با شماره تماس های موجود در سایت تماس حاصل فرمایید.